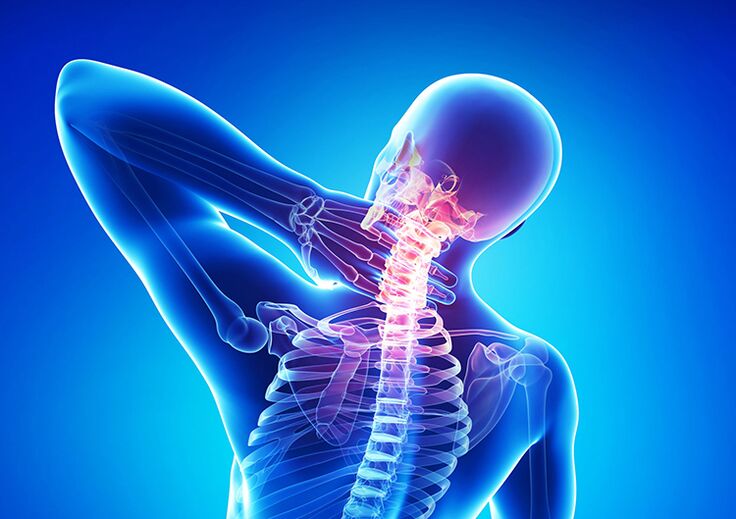
Osteochondroza zaliczana jest do kategorii powszechnych schorzeń. W 75% przypadków właśnie to powoduje nieprzyjemny ból pleców. Dziś co druga osoba po dwudziestu latach ma przejawy patologii. Wraz z wiekiem wzrasta ryzyko rozwoju choroby. Jeśli leczenie nie zostanie rozpoczęte natychmiast, osteochondroza może powodować negatywne konsekwencje zdrowotne.
Co to jest osteochondroza kręgosłupa
Proces ten wpływa na chrząstkę stawową i pobliskie kości. Początkowo osteochondroza atakuje wyłącznie dyski utrzymujące razem kręgi. Następnie proces zwyrodnieniowy wpływa na więzadła i kręgi, zaburzając integralność stawów.
Podstępność patologii polega na tym, że chrząstki dysku nie można zregenerować. Dlatego obszar kręgosłupa dotknięty chorobą ulegnie nieubłaganemu pogorszeniu. Gdy pojawi się choroba, można zatrzymać jej rozwój, ale nie da się jej całkowicie wyeliminować.
Ta patologia nie jest związana ze stanem zapalnym - opiera się na naruszeniu odżywiania tkanek i degeneracji ich struktury. W przypadku braku obciążeń tkanki tracą wytrzymałość, ponieważ nie otrzymują wymaganej ilości składników odżywczych.
Charakterystyka kliniczna
Rozwój choroby prowadzi do tego, że jądro miażdżyste wysycha i częściowo traci swoje właściwości amortyzujące. Włóknisty pierścień staje się cieńszy i tworzą się na nim mikropęknięcia.
W rezultacie następuje występ, zwany występem dysku. W miarę postępu choroby pierścień może pęknąć i wówczas rozpoznaje się przepuklinę międzykręgową.
Obszar ten traci stabilność, mogą tworzyć się na nim osteofity, a integralność więzadeł i stawów zostaje naruszona. Aby skompensować deformację dysku, rośnie tkanka kostna i włóknista. W tym stanie kręgosłup staje się mniej mobilny.
Zwykle choroba ma okresy remisji, po których następują nawroty.
Stopnie i etapy
Istnieje wiele stopni choroby, z których każdy ma następujące cechy:
- 1 stopień. Z powodu niedokładnego ruchu dysk pęka. Ten stan może być również wywołany stresem. Często pojawia się silny ból i uczucie przypominające wyładowanie elektryczne.
- 2 stopień. Traci się stabilność kręgosłupa i powstają wypukłości. Może pojawić się ból, który nasila się przy nieostrożnych ruchach. Ta postać choroby charakteryzuje się drętwieniem palców, bólami głowy i przejściowym dyskomfortem w kości krzyżowej.
- 3 stopień. Ten stan objawia się przepukliną, bólami głowy i dyskomfortem w obszarze uszkodzonego nerwu. Często drętwieją też ręce i nogi, pogarsza się wzrok i słuch, pojawiają się problemy w funkcjonowaniu wielu narządów.
- 4 stopień. Na tym etapie objawy przepukliny znikają, a objawy choroby zmniejszają się. Kręgosłup traci stabilność. Jest to stan charakteryzujący się poślizgiem lub skręceniem kręgów. Kręgi mogą rosnąć, co powoduje ucisk nerwów, w wyniku czego dochodzi do zaniku kanału kręgowego i ucisku rdzenia kręgowego. Stopień czwarty wyróżnia się konsekwencjami, jakie mogą wystąpić po usunięciu przepukliny – są to m.in. niedowład, stan zapalny itp.
Zwyczajowo rozróżnia się również kilka etapów:
- Tak, pierwszy etap - zasadniczo na skutek niedoboru wilgoci i utraty właściwości elastycznych. Choroba charakteryzuje się przemieszczeniem jądra wewnątrz krążka, co prowadzi do zaburzenia kształtu pierścienia włóknistego. Jednak sam proces pozostaje w obrębie krążka międzykręgowego, nie wykraczając poza jego granice.
- Dla drugi Charakterystyczne jest powstawanie pęknięć w pierścieniu. W miarę zmniejszania się wysokości spłaszczonego dysku następuje utrata stabilności kręgosłupa.
- Trzeci etap charakteryzuje się występowaniem pęknięć w miejscu pęknięć i początkiem stanu zapalnego. Część ciekłego rdzenia wycieka przez mikropęknięcia. Nerwy lub naczynia krwionośne są często uciskane w miejscu pęknięcia.
- Czwarty etap towarzyszą procesy dystroficzne. Odcinki kręgów nie zapewniają niezbędnego oporu, więc sąsiednie trzony kręgów zbliżają się do siebie. Mogą również wystąpić komplikacje. Może to być rozwój spondyloartrozy i spondylozy. Na tym etapie obserwuje się spłaszczenie kręgu - ma to na celu usunięcie obciążenia z dysku. Czasami tkankę włóknistą zastępuje się kością. Ten etap charakteryzuje się przejściowym zmniejszeniem bólu. Jednak później dyskomfort wzrasta z powodu ucisku nerwów i zwężenia kanału kręgowego.
Przyczyny choroby
Na tę chorobę można zachorować zarówno u osób starszych, jak i młodych. Zazwyczaj objawy osteochondrozy pojawiają się w wieku około trzydziestu pięciu lat. Przyczyną rozwoju i nawrotu choroby są przeciążenia, urazy kręgosłupa i wibracje. W miarę starzenia się organizmu pojawia się coraz więcej objawów. Dokładne przyczyny choroby nie zostały jeszcze ustalone.
Najbardziej popularna jest opinia, że proces ten jest konsekwencją nieprawidłowego rozłożenia obciążenia na kręgosłup na skutek osłabienia mięśni i więzadeł. Teorię tę potwierdzają także popularne metody terapii, które opierają się na treningu układu mięśniowego i więzadeł.
Czynniki, które mogą wywołać nieprawidłowy proces w kręgosłupie, obejmują:
- zła postawa;
- nadwaga;
- kontuzje;
- płaskostopie;
- skrzywienie kręgosłupa;
- zaburzenia metaboliczne;
- infekcje;
- dziedziczność;
- słaba sprawność fizyczna;
- stres;
- duże ładunki;
- brak równowagi hormonalnej;
- złe odżywianie;
- złe warunki środowiskowe;
- systematyczne oddziaływanie wibracji;
- zmiany związane z wiekiem;
- siedzący tryb życia;
- hipotermia;
- palenie;
- nieprawidłowości kręgosłupa.
Nawet jeśli dana osoba prowadzi normalne życie, jest narażona na osteochondrozę z powodu niedoboru niezbędnych substancji. We współczesnym społeczeństwie problem ten uważany jest za jeden z kluczowych. Stan pogarsza się z powodu nieaktywnego trybu życia.
Rodzaje i objawy
W zależności od obszaru uszkodzenia wyróżnia się osteochondrozę szyjną, piersiową lub lędźwiową. Jeśli w proces patologiczny zaangażowanych jest jednocześnie kilka oddziałów, możemy mówić o wspólnej formie.
Ponieważ dolna część pleców zwykle nosi największe obciążenie, wśród wszystkich przypadków choroby dominuje osteochondroza lędźwiowa - jej częstość występowania wynosi około 50%.
Na drugim miejscu znajduje się obszar szyjny. Ta forma osteochondrozy jest diagnozowana w jednej czwartej przypadków. Choroba ta jest najczęściej skutkiem długotrwałego siedzenia przy komputerze lub monotonnej pracy.
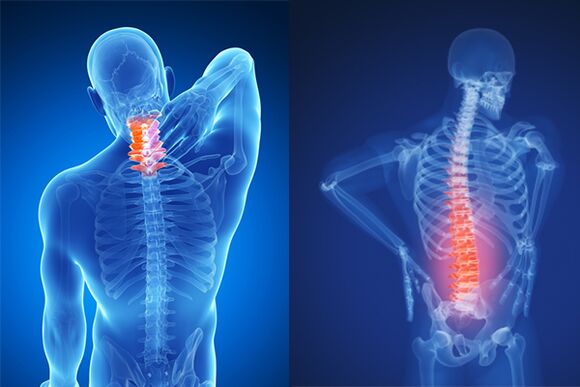
Osteochondroza klatki piersiowej występuje niezwykle rzadko i zwykle wiąże się z ograniczeniem ruchu.
Ogólne objawy choroby
Patologia ma różne objawy, które bezpośrednio zależą od lokalizacji procesu:
- Ból kręgosłupa. Czasami osteochondroza wywołuje łagodny ból lub dokuczliwy ból. Choroba może również powodować ostry, nie do zniesienia ból - trudno go wyeliminować za pomocą nienarkotycznych środków przeciwbólowych.
- Pogorszenie wzroku lub słuchu.
- Bóle głowy. Choroba często powoduje uczucie osłabienia, zawroty głowy i zwiększone zmęczenie.
- Utrata wrażliwości. Objaw ten zwykle objawia się drętwieniem rąk lub nóg.
- Problemy w funkcjonowaniu narządów miednicy i dysfunkcje seksualne.
- Utrata mobilności w obszarze problemowym.
- Problemy z narządami, za które odpowiedzialny jest rdzeń kręgowy.
- Ból rąk i nóg.
- Osłabienie mięśni.
Jak objawia się osteochondroza szyjna:
- systematyczne bóle głowy;
- upośledzenie słuchu;
- zawrót głowy;
- skoki ciśnienia;
- zmiana głosu;
- zmniejszone widzenie;
- chrapać;
- próchnica.
Objawy formy piersi:
- duże zmęczenie tkanki mięśniowej pleców;
- ból przy palpacji;
- ból pleców i klatki piersiowej;
- problemy z różnymi narządami.
Objawy osteochondrozy lędźwiowej:
- ból dolnej części pleców;
- drętwienie nóg;
- obniżenie temperatury skóry;
- zaburzenia w oddawaniu moczu;
- napięcie mięśni;
- problemy ze stolcem;
- żylaki;
- utrata aktywności.
Komplikacje
Osteochondroza często powoduje powikłania, więc tej choroby nie można zignorować. Konsekwencjami choroby są:
- Lumbago - silny ból w dolnej części pleców.
- Przepuklina międzykręgowa.
- Występ.
- Zapalenie korzeni.
- Ataki migreny.
- Spondyloza.
- Rwa kulszowa to patologia nerwu kulszowego, która powoduje ból nóg i pośladków.
- Zwężenie kanału kręgowego.
- Dystonia wegetatywno-naczyniowa.
- Przepuklina Schmorla to wypadnięcie krążka do jamy kręgosłupa.
Za najniebezpieczniejsze powikłanie osteochondrozy uważa się ucisk tętnic dostarczających pokarm do mózgu. Dzięki tym pniom mózg jest zaopatrywany w krew. Z powodu niedoborów żywieniowych mogą rozwinąć się poważniejsze patologie.
Diagnostyka
Diagnoza opiera się na wywiadzie i badaniu lekarskim. Wymaga także oceny stanu neurologicznego. Dodatkowe badania obejmują:
- rezonans magnetyczny;
- USG Dopplera;
- spondylografia;
- tomografia komputerowa.
Dzięki tym badaniom możliwe jest określenie poziomu naruszeń, doprecyzowanie diagnozy i zidentyfikowanie ukrytych procesów. Dzięki temu można wybrać skuteczne leczenie i osiągnąć dobre rezultaty.
Metody leczenia

Na wczesnym etapie najlepszą opcją jest leczenie zachowawcze. Lekarz przepisuje leki. Można również stosować gimnastykę leczniczą. Bardzo przydatna jest terapia manualna i refleksologia.
Spośród leków za najskuteczniejsze uważa się nienarkotyczne leki przeciwbólowe i uspokajające. Należy także przyjmować leki zawierające witaminy z grupy B. Zazwyczaj leczenie to stosuje się w okresie nawrotu choroby w celu wyeliminowania bólu i stanu zapalnego.
Refleksologia polega na stosowaniu takich metod jak kąpiele parafinowe, laseroterapia, akupunktura, stymulacja elektryczna i ultradźwięki. Nie mniej przydatne są kąpiele borowinowe i terapia jodem.
Ćwiczenia lecznicze mają na celu wzmocnienie układu mięśniowego i uwolnienie zakończeń nerwowych. W trudnych przypadkach nie da się obejść bez interwencji chirurgicznej. Jeżeli leczenie zachowawcze jest nieskuteczne, przepuklinę należy usunąć. Można to osiągnąć metodą klasyczną lub mikrochirurgiczną.
Osteochondroza jest niebezpieczną chorobą, która wywołuje ból i prowadzi do utraty aktywności ruchowej.
Aby zatrzymać rozwój powikłań, przy najmniejszym dyskomforcie w okolicy kręgosłupa należy skonsultować się z lekarzem. Tylko specjalista będzie w stanie postawić prawidłową diagnozę i wybrać terapię.

















































